Gengivite
Sinônimos
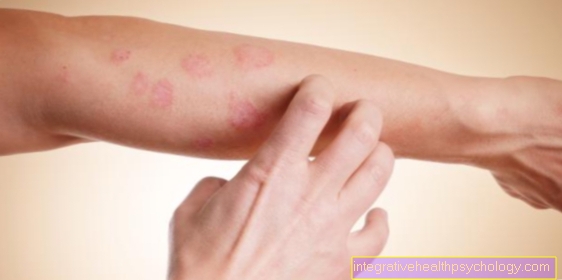
Inflamação das gengivas
introdução
Sob o termo "Gengivite“É entendido no Odontologia uma inflamação do Gengivas.
A gengivite deve ser tecnicamente diferente da chamada Doença periodontal, a propagação de processos inflamatórios dentro do periodonto. No entanto, existe entre gengivite e Doença periodontal (erroneamente conhecido como doença periodontal) uma conexão causal, porque em muitos casos uma inflamação das gengivas não tratada, mais cedo ou mais tarde, leva à inflamação das gengivas.

A gengivite geralmente é desencadeada por higiene oral inadequada ou mal realizada. Bactérias e / ou outros patógenos que vivem na boca penetram nas menores lacunas entre o dente e a gengiva e desencadeiam processos inflamatórios ali, secretando seus produtos metabólicos finais.
Como resultado, o organismo reage liberando fatores inflamatórios especiais e aumentando o fluxo sanguíneo para o tecido. Em primeiro lugar, isso cria bolsos gengivais profundos. Na terapia preventiva (profilaxia) Por este motivo, trata-se principalmente de aprender técnicas adequadas de limpeza dos dentes.
O foco está no cuidado direcionado dos espaços entre os dentes e as áreas das bordas entre a substância do dente e a gengiva. Presume-se agora que, embora a higiene oral ineficaz seja a principal causa do desenvolvimento da maioria das doenças dentárias (aparelhos de suporte), outros fatores também desempenham um papel importante.
Esses fatores incluem uma predisposição genética (isso foi observado em estudos extensos), respiração bucal frequente, consumo de nicotina e álcool.
A gengivite é uma das doenças mais comuns de todas. A partir dos 40 anos, estima-se que um em cada três pacientes sofra de inflamação das gengivas. No entanto, a maioria das pessoas não tem gengivite geral. Geralmente áreas isoladas da cavidade oral são afetadas.
Esses órgãos geralmente são distritos que fazem parte do cuidado dental são de difícil acesso. (pontes, CoroaConstrições, aninhamento dos dentes). Um desalinhamento pronunciado dos dentes aumenta enormemente o risco de desenvolver gengivite.
Além disso, se houver dentes em ponte e / ou coroados, um check-up dentário regular deve ser realizado com urgência, pois as áreas das bordas da prótese dentária em particular constituem a posição de fixação ideal para bactérias.
Gengivite herpética
O quadro clínico clássico da gengivite herpética é uma consequência da infecção pelo tipo 1 do vírus herpes simplex. Ocorre predominantemente em crianças com idades entre dois e quatro anos, mas também foi observada em adolescentes e adultos. Após um período de incubação (= tempo entre a infecção pelo patógeno e o primeiro aparecimento dos sintomas) de 4 a 6 dias, os afetados desenvolvem febre, fadiga, vômitos, tendência a cãibras, inquietação intensa e alterações na cavidade oral, conhecidas popularmente como "podridão oral "São designados.
As pessoas afetadas tendem a ter mau hálito, aumento da produção de saliva e inchaço dos gânglios linfáticos na região da cabeça e pescoço. As gengivas são muito vermelhas e formam-se numerosas bolhas. Após um curto período de tempo, as bolhas se transformam em depressões redondas e machucam a pessoa em questão. A gengiva também pode ser recoberta por secreções amareladas esbranquiçadas. A infecção viral também pode ser acompanhada por inflamação da garganta e tosse intensa e dor de garganta. Como costuma acontecer, as doenças iniciais na idade adulta são mais complicadas do que na primeira infância.
As alterações da mucosa oral no contexto da gengivite herpética regridem em 10 a 14 dias com tratamento sintomático. Isso inclui repouso na cama, medicação antipirética, grande quantidade de bebida e higiene oral cuidadosa, mas cuidadosa. O uso de um antibiótico é inútil, pois não tem efeito contra os vírus. Em casos particularmente graves, o medicamento aciclovir é prescrito pelo médico assistente. Depois de uma infecção, a pessoa afetada fica imune a doenças renovadas por toda a vida.
Leia abaixo. Vírus Herpes Simplex
Gengivite ulcerativa
A gengivite ulcerosa ou também como gengivite ulcerativa necrosante aguda (ANUG) geralmente começa repentinamente na área entre os dentes. O que a distingue das outras formas de gengivite é a natureza destruidora de tecidos, razão pela qual as papilas interdentais quase "derretem" em poucas horas. O tecido destruído é acompanhado por um revestimento de secreção. Defeitos em forma de cratera nas gengivas são deixados para trás, o que tende a afetar o resto das gengivas ou o leito gengival e todo o periodonto.
O ANUG está associado a dor intensa, sangramento e aumento da salivação. As pessoas afetadas sofrem de mau hálito com mau cheiro e têm um gosto pútrido. Os gânglios linfáticos circundantes estão inchados e a temperatura elevada é outro sintoma.
O ANUG freqüentemente surge de uma gengivite crônica existente e devido a um sistema imunológico enfraquecido, razão pela qual surge como resultado de doenças da garganta e da faringe. A composição exata da bactéria responsável não é conhecida hoje. É claro, entretanto, que o ANUG não é contagioso.
Além da limpeza terapêutica da cavidade oral, um antibiótico é prescrito para combater a bactéria. O enxágue adicional com o ingrediente ativo clorexidina também pode minimizar as bactérias para curar as gengivas. Em casos graves, o repouso na cama é apropriado para as pessoas afetadas. Durante a terapia, os afetados devem recorrer a alimentos pastosos e aumentar a hidratação.
Gengivite gravídica
As alterações inflamatórias da mucosa oral, conhecidas como gengivite gravídica, ocorrem com relativa freqüência durante a gravidez. Os tecidos da futura mãe tornam-se mais flexíveis durante a gravidez, incluindo as gengivas. As gengivas incham, ficam vermelhas e sangram excessivamente. Isso pode afetar apenas áreas individuais, mas também toda a gengiva. A produção reduzida de saliva durante a gravidez e a mudança no valor do pH para a faixa ácida tornam mais fácil a ação das bactérias.
Não é incomum que o tecido se multiplique, a chamada hiperplasia da gravidez. O tecido costuma se multiplicar a partir do terceiro mês de gravidez e atinge sua maior extensão no oitavo mês. As gengivas excessivamente formadas são muito bem supridas de sangue, o que explica a forte tendência ao sangramento.
Aproximadamente uma em cada cinco a sétimas mulheres experimentará esses sintomas durante a gravidez. Apenas cerca de 20% das pessoas afetadas têm uma forma grave de gengivite gravídica, 80% sofrem apenas de sintomas leves.
A causa é a mudança no equilíbrio hormonal e, especialmente, a produção excessiva de estrogênios e progesterona. A gengivite gravídica regride de forma independente já no nono mês de gravidez e, o mais tardar, após o nascimento. Somente uma higiene bucal minuciosa ajuda terapeuticamente. Em casos particularmente pronunciados, é necessário limpar as gengivas. As gestantes são aconselhadas a tomar vitamina C como suporte.
Gengivite na Gravidez
A inflamação das gengivas durante a gravidez é reconhecida pela comunidade médica Gengivite gravídica chamado.
A gengivite é uma indicação de HIV?
Podem ocorrer alterações na cavidade oral que podem se assemelhar a gengivite, especialmente nos estágios iniciais da infecção pelo HIV. Freqüentemente, há depressões na mucosa oral na forma de aftas. As infecções fúngicas na boca e na garganta e a leucoplasia de células pilosas, que aparecem como uma alteração esbranquiçada local na cavidade oral, são os primeiros sintomas das infecções por HIV. Também uma inflamação aguda e agressiva das gengivas (veja acima em Gengivite ulcerativa) também pode ser um sintoma inicial da infecção pelo HIV.
Se você suspeitar de uma infecção por HIV, consulte o seu médico imediatamente.
Você também pode estar interessado em: Sintomas de infecção por HIV
Gengivite marginal
No caso de gengivite marginal, apenas a gengiva marginal livre, não inserida, é afetada. O termo Gengivite simplex frequentemente usado como sinônimo de gengivite marginal. A gengivite marginal freqüentemente se desenvolve devido ao aumento dos depósitos de placa devido à higiene oral inadequada. As bactérias que se acumulam na placa produzem enzimas e toxinas que fazem com que as gengivas inflamam.
A inflamação aparece como uma guirlanda de dente a dente e resulta em inchaço e vermelhidão. As gengivas são mais propensas a sangrar. A higiene oral cuidadosa e a remoção da placa farão os sintomas da inflamação desaparecerem em alguns dias.
Gengivite Desquamativa
Gengivite descamativa é um termo especial para inflamação das gengivas, que era anteriormente usado para denotar o tipo grave com inchaço e lesões nas gengivas.
Hoje, o termo gengivite descamativa é usado para descrever a inflamação que é desencadeada por anticorpos específicos da doença indetectáveis e não pode ser atribuída a nenhuma outra doença. Uma vez que a maioria das pessoas afetadas são mulheres com idades entre 40 e 60 anos, suspeita-se que os distúrbios do equilíbrio hormonal durante a menopausa sejam a causa.
A aparência é variável. Toda a gengiva, tanto a gengiva livre quanto a gengiva firme e aderida, costuma ser afetada por forte vermelhidão, inchaço e bolhas. O sangramento está associado aos sintomas e essas feridas têm pouca tendência a cicatrizar. O diagnóstico de gengivite desquamativa só é feito se a patologia também for esclarecida por uma retirada de tecido.
Gengivite simplex
A gengivite simplex descreve uma inflamação inespecífica das gengivas, que está associada a inchaço, vermelhidão e aumento do sangramento das gengivas. Gengivite marginal é sinônimo de gengivite simplex.
A gengivite simples é geralmente causada por placa bacteriana que, se existe há muito tempo, infecta a gengiva e provoca sintomas. Nessa forma branda de gengivite, apenas a gengiva livre e marginal é afetada; a gengiva inserida não está infectada.
A gengivite simplex é causada principalmente por má higiene oral, mas também pode ser acompanhada por sintomas de gripe ou durante a gravidez. A bactéria pode preferencialmente formar bolsas nos espaços interdentais porque o epitélio se desprende do dente devido à infecção. A bactéria pode se alojar nas bolsas e causar ruptura óssea, permitindo que o dente afetado se solte. Nesse caso, uma simples inflamação das gengivas se transformaria em uma inflamação das gengivas.
Causas da gengivite
As causas da gengivite podem ser variadas, mas, semelhante à doença cárie, geralmente é desencadeada por placa bacteriana e, portanto, por falta de higiene bucal. O termo placa é entendido como um biofilme resistente, que consiste, por um lado, em produtos residuais do metabolismo bacteriano e, por outro, em depósitos de alimentos.
A placa dentária que adere à superfície do dente pode, em muitos casos, até penetrar sob a linha gengival. No fundo, ele se instala ao redor da raiz do dente e causa bolsas gengivais profundas no processo.
A placa dentária leva a processos inflamatórios graves dentro dessas bolsas gengivais. No decorrer disso, ocorre o sangramento gengival característico. A gengivite é uma inflamação pura (isolada) da gengiva sem o envolvimento de outras estruturas do periodonto. Na maioria dos casos, no entanto, a gengivite não é completamente classificada como doença periodontal (falsamente conhecido como doença periodontal) doença inflamatória conhecida do periodonto. Esse fato se deve ao fato de que a gengivite geralmente resulta em inflamação das gengivas se as medidas de tratamento adequadas não forem tomadas. A inflamação ao redor das gengivas geralmente é fácil de detectar. As gengivas perdem rapidamente sua cor rosada e clara nas áreas afetadas e tornam-se cada vez mais escuras. A higiene oral inadequada ou inadequada ainda é a principal causa de gengivite hoje.
Há muito se sabe, entretanto, que uma série de outros fatores também promovem processos inflamatórios na área das gengivas e gengivas. Além da má higiene bucal, existem fatores que favorecem uma possível doença e, assim, promovem as causas da gengivite. Esses fatores de risco incluem:
- Uso do tabaco
- respiração boca aumentada
- dentes cariados não tratados
- Parceiro de vida com processos inflamatórios na cavidade oral
- alterações hormonais durante a gravidez e um sistema imunológico geral fraco (deficiência imunológica).
Está provado que os pacientes que sofrem de diabetes (diabetes) sofrem de um risco significativamente aumentado de gengivite.Cerca de uma em cada duas pessoas desenvolverá inflamação das gengivas (gengivite) pelo menos uma vez na vida. O estresse de longo prazo no organismo também pode promover o desenvolvimento de processos inflamatórios na cavidade oral. Isso está relacionado à inibição induzida pelo estresse da formação de células imunes e de sua função. Na maioria das pessoas afetadas, chega a desenvolver inflamação das gengivas que prendem os dentes com envolvimento do osso maxilar (periodontite). Hoje, até se presume que uma predisposição genética também desempenha um certo papel.
Sintomas de gengivite
O primeiro e mais importante sinal de gengivite é o sangramento ao redor da gengiva. Dor ao escovar os dentes também não é incomum. Os sintomas típicos de gengivite também incluem vermelhidão intensa e / ou descoloração escura da linha das gengivas. Além disso, as gengivas inflamadas geralmente aparecem inchadas e espessadas (edema e inchaço). Em casos graves, pode ocorrer a chamada deterioração ulcerativa das gengivas afetadas.
Terapia de gengivite
Terapeuticamente, em todas as formas de gengivite, é feita uma tentativa de limpar bem as gengivas. A limpeza intensiva pode ser suficiente para aliviar os sintomas, desde que haja uma forma leve de gengivite. No caso de formas graves, as gengivas podem precisar ser limpas profissionalmente pelo dentista / periodontista, também limpando as bolsas entre os dentes.
Como suporte, a pessoa afetada deve usar uma solução para bochechos que contenha o ingrediente ativo digluconato de clorexidina, duas vezes ao dia durante duas semanas, pois está comprovado que minimiza a presença de bactérias na cavidade oral.
No início da terapia, o dentista ou periodontista responsável pelo tratamento realizará a chamada limpeza dentária profissional (PZR). Ao longo disso, cada dente é limpo de todos os lados com instrumentos especiais (curetagem).
Devido ao seu corte individual, as curetas são capazes de remover depósitos moles (placa) e duros (tártaro) da superfície do dente. Alternativamente, os dentes também podem ser limpos com um "jato de areia". Do ponto de vista técnico, porém, esse método é mais do que questionável, pois as pequenas partículas do emissor tornam a superfície dentária áspera e, assim, criam novos nichos de sujeira.
Regra geral, as companhias de seguros de saúde legais apenas cobrem os custos dessa provisão. O paciente deve, portanto, levantar pelo menos parte da quantia para si mesmo. O preço de uma limpeza profissional dos dentes varia muito de prática para prática (em média os custos variam entre 70 e 150 euros).
Considerando que a gengivite não tratada (Gengivite) pode até mesmo levar à perda de dentes perfeitamente saudáveis por um longo período de tempo, esses custos são justificados. Porém, o processo odontológico da limpeza profissional dos dentes não é suficiente para interromper por muito tempo a gengivite. Acima de tudo, a cooperação do paciente em questão é essencial para o sucesso do tratamento. Check-ups regulares, se necessário nova higienização dentária profissional e, acima de tudo, higiene bucal adequada são essenciais para o tratamento.
No caso de gengivite herpética ou ANUG, o repouso na cama também pode ser adequado, pois o corpo está muito enfraquecido pelos patógenos e precisa se regenerar. O dentista também providencia antibióticos para drogas bacterianas e antivirais para formas virais de gengivite, a fim de livrar o corpo da infecção rapidamente. No caso de sintomas concomitantes, como febre, medicamentos antipiréticos também são concebíveis, o que reduz os sintomas concomitantes de gengivite.
Quais medicamentos ajudam na gengivite?
Dependendo da gravidade e do tipo de gengivite, outros medicamentos são usados.
- No caso das formas bacterianas de gengivite, além da limpeza meticulosa, os antibióticos são os medicamentos mais eficazes que matam as bactérias rapidamente.
- Na gengivite herpética viral, os antivirais como o aciclovir ajudam a tornar o vírus inofensivo e a acelerar a regeneração da pessoa afetada.
- Drogas antipiréticas e analgésicos são usados para aliviar os efeitos colaterais da gengivite. Isso inclui, por exemplo, o paracetamol, que, além de seu efeito analgésico, também diminui a febre.
Homeopatia para gengivite
Com qualquer tipo de gengivite, os glóbulos também podem ajudar a superar a inflamação mais rapidamente e a regenerar as gengivas. Ao mesmo tempo, a homeopatia também ajuda a reabilitar o enfraquecido sistema imunológico do corpo e a acelerar a cura. Para gengivite, a droga de escolha é Mercurius solubilis na forma de glóbulo. Mercurius solubilis na potência D12 ajuda a acalmar gengivas sangrentas e inchadas. A dosagem usual é de cinco glóbulos, três vezes ao dia. Se você não tiver certeza sobre os glóbulos, deve consultar seu dentista.
Remédios caseiros para gengivite
Os remédios caseiros podem ajudar a acalmar gengivas irritadas e feridas e acelerar a cicatrização, especialmente em formas leves de gengivite simples ou marginal. Se não houver melhora significativa dos sintomas após cerca de uma semana, uma visita ao dentista é recomendada com urgência.
- Pomadas calmantes para o revestimento da boca ou enxágües com alume ou aloe vera podem acalmar as gengivas e aliviar os sintomas de dor. O enxágue deve ser usado três vezes ao dia, enquanto pomadas ou pastas devem ser aplicadas especificamente nos locais de inflamação locais duas vezes ao dia.
- Ervas como camomila, sálvia e cravo também podem ser usadas em soluções de enxágue para neutralizar a inflamação das gengivas.
- O gengibre também é usado como solução de enxágue como remédio caseiro para gengivite. Com o gengibre, entretanto, devido ao seu sabor picante, deve-se tomar cuidado para não irritar mais as gengivas.
- Em geral, o resfriamento direcionado pode ajudar a aliviar os sintomas por um curto período e aliviar a dor.
- Porém, o mais importante é uma higiene bucal minuciosa para remover a placa bacteriana que causa a gengivite simplex ou marginal e limpar as gengivas, porque se a bactéria permanecer na boca, a gengivite também persistirá.
- Para as outras formas de gengivite causadas por vírus ou hormônios, os remédios caseiros são impotentes e não podem regenerar as gengivas
Leia mais sobre o assunto: Remédios caseiros para inflamação da gengiva
Diagnóstico de gengivite

Em casos especiais e / ou quando os processos inflamatórios penetram outras estruturas do sistema de suporte dentário (por exemplo, o osso maxilar), entretanto, um especialista em periodontia é recomendado (Periodontistas) visitar.
No início, é realizada uma triagem abrangente (status do dente e status do aparelho de suporte do dente). Isso significa que tanto a condição da substância do dente quanto a condição das gengivas são avaliadas com precisão. No decorrer disso, a profundidade de possíveis bolsas gengivais também é medida. Esta medição é realizada em nome dos dentes individuais para cada quadrante da mandíbula (Índice de triagem periodontal; em resumo: PSI) ou muito mais extenso em seis lugares ao redor de cada dente.
Para ser capaz de determinar a profundidade das bolsas gengivais, o dentista assistente orienta uma sonda estreita e escamosa entre a substância do dente e as gengivas. A determinação da extensão das bolsas gengivais é geralmente absolutamente indolor e totalmente inofensiva para a função do aparelho de suporte dentário.
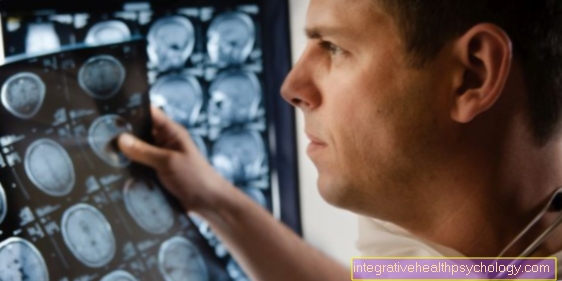
Além disso, um teste microbiano pode ser realizado durante os exames preliminares para determinar os germes exatos. Em casos graves, também é aconselhável tirar uma imagem de raio-X (OPG) que mostre os dentes da mandíbula junto com o osso maxilar. Com a ajuda desse raio-X, a condição do esqueleto pode ser avaliada e até que ponto os processos inflamatórios já se espalharam.
A terapia de gengivite real começa com uma sessão de profilaxia geral. No decorrer disso, o paciente é mostrado com tabletes de corantes especiais em que pontos de higiene bucal precisam ser otimizados. Isso é seguido por instruções sobre uma técnica de escovação adequada, que é adaptada às condições especiais dentro da cavidade oral de cada paciente (para mais detalhes veja profilaxia de gengivite).
Prevenção (profilaxia)
A maneira mais eficaz de se proteger contra o desenvolvimento da gengivite começa em casa.
Sem higiene oral regular e adequadamente realizada, gengivite (Gengivite) não previnem. O uso de uma escova de dentes por si só na maioria dos casos não é suficiente para remover completamente todos os germes e depósitos de placa da cavidade oral. Particularmente em pacientes que sofrem de desalinhamentos dentais pronunciados ou espaços interdentais muito estreitos, existem áreas de difícil acesso.
Essas áreas dificilmente ou nada podem ser alcançadas pelas cerdas de uma escova de dentes. Por esse motivo, os dentistas recomendam a escova interdental pelo menos uma vez ao dia (sinônimo: Escova interdental) ou para usar fio dental. Isso torna a higiene bucal um pouco mais demorada, mas parece ser o método mais eficaz de prevenção da gengivite. Desde o rigor do uso das escovas interdentais (e também o do fio dental) a experiência mostra que diminui após alguns minutos, é aconselhável começar em um quadrante diferente todos os dias. Portanto, pode-se presumir que cada quadrante pode ser completamente registrado pelo menos a cada quatro dias.
Alguns estudos mostraram que o risco de desenvolver gengivite é reduzido enormemente como resultado. Além disso, o uso de bochechos antibacterianos especiais ajuda a reduzir o número de bactérias que vivem na cavidade oral e, portanto, também a formação de placa bacteriana. Para verificar a eficácia da limpeza dos dentes e para tornar visíveis quaisquer depósitos remanescentes, as pastilhas de coloração dentária podem ser usadas em intervalos regulares.
Vários remédios caseiros também podem ter um efeito preventivo se usados regularmente.
Além disso, um check-up dentário deve ser feito a cada seis meses. A participação em programas especiais de profilaxia também é altamente recomendada. Esses programas incluem uma visita ao dentista, que deve ser feita a cada 3 a 6 meses, conforme necessário. Durante as consultas individuais, os dentes são revestidos com uma solução de coloração especial e os depósitos de placa são visíveis. Os ingredientes desta solução de coloração reagem com diferentes componentes dos depósitos e desta forma adquirem uma cor específica. Essas soluções não só são capazes de tornar a placa dentária visível a olho nu, mas também podem diferenciar entre depósitos antigos e novos. A maioria das preparações usadas na prática odontológica usa um corante azulado para destacar depósitos mais antigos (mais de 48 horas) e um corante vermelho em torno da nova placa (Placa) para tornar visível. Em seguida, o dentista ou assistente profilático treinado (ZMF) tenta otimizar a higiene bucal do paciente por meio de instruções de limpeza. A limpeza profissional dos dentes com remoção de depósitos soltos (placa) e sólidos (tártaro) conclui tal sessão de profilaxia.
Quais são os riscos da gengivite?
O risco mais sério de gengivite (Gengivite) é a possibilidade de os processos inflamatórios se espalharem para outras estruturas do aparelho de suporte dentário. Isso pode causar danos à mandíbula e regressão óssea. Na pior das hipóteses, isso resulta na perda de dentes realmente saudáveis. O fornecimento subsequente das lacunas dentárias com um implante é extremamente difícil devido à falta de âncora óssea. Por este motivo, normalmente é necessário fornecer uma ponte, o que por sua vez garante a criação de novos nichos de sujeira difíceis de limpar. Além disso, a disseminação dos processos inflamatórios na área do osso maxilar pode ter efeitos prejudiciais à saúde bucal. Não é incomum que uma inflamação das gengivas (gengivite) evolua para uma inflamação dolorosa da raiz, à medida que a inflamação se estende até o osso maxilar.
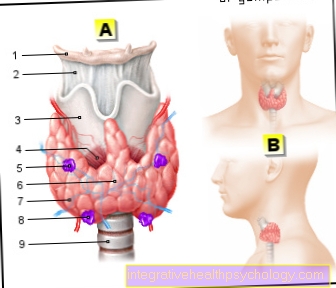
Anatomia das gengivas
Como parte da mucosa oral (lat. Gengiva) as gengivas cobrem o osso maxilar e as partes inferiores da substância dentária fixada a ele. As gengivas (Gengiva) contado para o aparelho de suporte do dente.
Na borda superior (na mandíbula inferior, na borda inferior; apical), a gengiva continua na mucosa oral solta. Em uma inspeção mais próxima, uma estrutura de borda em forma de guirlanda pode ser vista entre a gengiva e a mucosa oral, a chamada Linea garlandiformis. Uma distinção geral é feita entre duas partes diferentes da gengiva, a gengiva livre e a inserida. As gengivas livres estão localizadas entre cada dente na parte inferior do
Espaço interdental. Diretamente abaixo está a gengiva, que está firmemente conectada ao osso e ao cimento dentário por fibras de tecido conjuntivo ("gengiva presa“).