Transplante de órgão
introdução
Em um transplante de órgão, um órgão doente de um paciente é substituído pelo mesmo órgão de um doador. Este doador de órgãos geralmente morreu recentemente e consentiu com a remoção de seus órgãos se sua morte for claramente comprovada.
Pessoas vivas também podem ser consideradas doadoras se houver um relacionamento especial, como parentes ou parceria. No entanto, apenas um par de órgãos (como um rim) ou um segmento de órgão (como um pedaço de fígado) pode ser doado. Claro, também existe um risco para o doador.
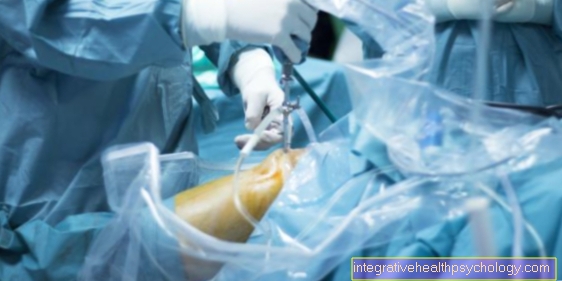
Um transplante de órgão geralmente é precedido por um processo demorado. Em primeiro lugar, deve-se estabelecer que o paciente e o órgão não têm perspectiva de cura completa irreversível está danificado. Aí o paciente segue por muito tempo Lista de transplantes em que todos os futuros destinatários de um novo órgão são listados. Não é incomum que o tempo de espera seja muito longo e o paciente morra antes da operação.
Se ocorrer a feliz circunstância de um órgão adequado ser encontrado para um paciente, os seguintes processos devem ser executados rapidamente. o órgão deve sair do doador de órgãos o mais rápido possível removido e resfriado armazenados e transportados para o destinatário. Isso é o que chega a este órgão quebrado removido e no mesmo compromisso que novo órgão inserido.
Para que todos os processos ocorram o mais rápido possível, todas as pessoas que estão prontas para ser doadores de órgãos após sua morte devem se unir Cartão de doação de órgãos carregue com você. Muitos órgãos potencialmente salvadores não podem ser removidos devido a incertezas legais.
Riscos de transplante de órgãos
Os riscos do transplante de órgãos podem ser muitos e se concentram principalmente naquele que é realizado cirurgia. Os vasos grandes devem ser interrompidos quando um órgão é substituído. Se esses vasos forem danificados, o paciente pode perder grandes quantidades de sangue em um período muito curto de tempo e, possivelmente, parte do sangue Perda de sangue morrer. Caso contrário, aplicam-se todos os riscos gerais que podem ocorrer nas operações, especialmente de natureza mais ampla, por exemplo Complicações da anestesia. Especialmente com transplantes de coração ou pulmão, o corpo humano está conectado a um Máquina de suporte de vida estressado.
O órgão transplantado também pode causar dificuldades. Se não for transplantado com rapidez suficiente ou se não estiver conectado ao suprimento de sangue de maneira eficiente o suficiente, pode não ser possível atingir a função completa. Também pode se tornar um falha renovada de órgãos venha. Isso pode ser feito por meio de um Reação de rejeição no qual o sistema imunológico do receptor do órgão se volta contra o órgão estranho. A fim de suprimir esta reação de defesa, o paciente será questionado Imunossupressores administrado. Estas são drogas que suprimem o sistema imunológico, mas também efeitos colaterais, como Nausea e vomito, os mais leves Suscetibilidade à infecção ou tontura pode ter.
rejeição
Isso se aplica à rejeição de órgão após um transplante de órgão Sistema imunológico do receptor contra o órgão transplantado. As células de defesa reconhecem que o órgão são células estranhas que então são combatidas. O mecanismo é semelhante ao da infecção por bactérias ou vírus. O corpo forma os chamados anticorpoque cooperam com Células inflamatórias direcione contra o tecido exógeno e tente danificá-lo e finalmente quebrá-lo.
A repulsão pode variar em intensidade e curso, por isso diferentes formas de reação foram definidos.
Em um rejeição hiperaguda é uma reação imediata. Os anticorpos correspondentes já estão disponíveis, por exemplo em Incompatibilidade de grupo sanguíneo e reagir imediatamente com o enxerto. Acontece em massa Reações de coagulaçãoque pode ser fatal e um remoção imediata do órgão doador exigem.
UMA rejeição aguda também é suportado pelo sistema imunológico mediado, mas ocorre apenas no curso. Depois de vários dias, mas também depois de meses ou anos, os especialistas acreditam que certas células do sistema imunológico (linfócitos T) se voltam contra as estruturas proteicas do tecido estranho. Essa reação pode ser evitada com a administração de medicamentos que suprimem o sistema imunológico - imunossupressores. Portanto, é uma rejeição aguda não necessariamente associado à remoção do órgão doador, mas com a ocorrência repetida leva a danos às células e, por fim, à falência de órgãos.
Em contraste com as reações agudas e rápidas, uma também ocorre em alguns pacientes rejeição crônica em. Isto acontece ao longo dos anos e é causada por danos aos vasos sanguíneos do órgão doador. A inflamação com cicatrizes subsequentes faz com que o sistema vascular se estreite, o que leva a um fluxo insuficiente de sangue para o tecido. O órgão perde gradualmente sua função até que falhe completamente e precise ser substituído.
Doação de medula óssea
A doação de medula óssea desempenha um papel importante na terapia de doenças tumorais malignas que afetam o sistema de formação de sangue. Exemplos de tais doenças são: leucemia aguda, leucemia mieloide crônica (CML), linfoma de Hodgkin ou linfoma não-Hodgkin, mas também anemia aplástica e talassemia, que não são doenças tumorais.
A medula óssea contém células-tronco que são importantes para a formação do sangue. No entanto, o processo de obtenção de células-tronco está se tornando cada vez mais amigável para os doadores. É cada vez mais raro que um osso seja realmente perfurado para obter células-tronco. Isso envolve a administração de uma substância ao doador que estimula a formação de sangue e aumenta o conteúdo de células-tronco no sangue circulante para que possam ser filtradas. A medula óssea ou as células-tronco podem ser do próprio paciente ou de outro doador, mas devem ser compatíveis.
O paciente é intensamente preparado para receber a doação de medula óssea ou células-tronco. Uma radioterapia altamente eficaz destrói todas as células formadoras de sangue do paciente, o que geralmente causa a morte do câncer. Em seguida, o material do doador é adicionado ao sangue e o sistema de formação de sangue pode se normalizar.
A supressão do sistema imunológico pode levar a infecções que as pessoas com células imunológicas em funcionamento não contraem. Também podem ocorrer danos a órgãos e oclusões de veias perigosas.
Após um transplante de células-tronco bem-sucedido e simples, existe a possibilidade de o câncer se desenvolver novamente. Após o transplante, a carga sobre o paciente deve ser mantida o mais baixa possível, razão pela qual uma imunossupressão medicamentosa deve ser realizada aqui também. Dessa forma, o câncer pode ser completamente curado para o resto da vida.
Leia mais sobre o assunto: Doação de medula óssea e doação de células-tronco
Transplante de rim
O transplante de rim geralmente envolve o Rim doador na cavidade pélvica do paciente transplantado sem remover os rins prejudicados. Isso torna o procedimento um pouco menos complicado e evita complicações, pelo menos neste ponto. O órgão está conectado ao sistema vascular da perna e da bexiga.
Em muitos casos, o doador ainda está vivo e tem uma relação familiar ou conjugal com o paciente. Uma vez que uma pessoa pode sobreviver com um rim, este tipo de transplante de órgão pode ter um Doação viva ser considerado. O objetivo desta opção de terapia é principalmente pacientes de diálise Para entregar pacientes de terapia de substituição renal permanente, que pode melhorar significativamente a qualidade de vida. Os pacientes notam uma melhora no desempenho, a taxa de mortalidade cai e a situação metabólica melhora. Também o custos de tratamento são vistos em um longo prazo Transplante de rim mais barato do que com anos de terapia de diálise.
Antes de um transplante de rim, o compatibilidade do órgão doador verificado tornar-se. Além disso, o paciente tem permissão para sem problemas cardíacos graves, um difícil Câncer ou um infecção atual Ter. Com um transplante de órgão bem-sucedido e cuidado de acompanhamento descomplicado, o transplante de rim funciona por mais tempo de todos os órgãos transplantados.
Transplante de fígado
Todos os anos, cerca de 1000 pacientes na Alemanha recebem novas partes do fígado. Os órgãos doadores se originam principalmente do falecidoum fígado pode ser compartilhado entre dois pacientes necessitados. UMA Doação viva é até certo ponto Também é possível. Desta forma, os pais podem doar partes do fígado para seus filhos doentes sem sofrer grandes danos ou desvantagens - o fígado pode se regenerar bem.
A multiplicidade de doenças que perturbam ou destroem o fígado em sua função e estrutura torna os transplantes de fígado uma importante abordagem terapêutica para várias doenças. As doenças podem ser de natureza diferente, embora apenas algumas sejam mencionadas aqui: Doenças do parênquima hepático em que o tecido hepático é causado por um vírushepatite ou através abuso de álcool está permanentemente danificado; Doenças do trato biliar, por exemplo, inflamação crônica ou aumento do bloqueio das vias biliares; Doenças metabólicas como Doença de Wilson, Galactosemia ou doença de armazenamento de glicogênio; Doenças vasculares no fígado, causadas por vírus, uso de drogas ou gravidez, entre outras coisas Síndrome HELLP pode surgir; Câncer de fígado e lesões hepáticas.
Um transplante de órgão do fígado é permitido não realizado se o paciente está sob um Trombose da veia porta sofre. A veia porta é o principal vaso do fígado e pode colocar em risco a saúde do órgão do doador se for bloqueada por trombo. O histórico psicológico do paciente também deve ser analisado antes de uma operação. Tem alguma O transplante de fígado não deve ser realizado se você for viciado em álcool ou drogascaso contrário, o órgão ficaria muito estressado.
O sucesso do transplante de fígado com sobrevida de longo prazo do paciente é altamente dependente da compatibilidade de todos os fatores celulares. A imunossupressão forte pode aumentar a probabilidade de não haver rejeição e de manter a função completa. As complicações podem resultar de sangramento ou conexão incompleta do sistema de ducto biliar.
Transplante de coração
Uma vez que o coração fora da circulação humana tem a vida útil mais curta de todos os órgãos adequados para transplante, a designação de um órgão doador e o próprio transplante de órgão devem ser iniciados o mais rápido possível. o única razão para um transplante de coração geralmente representa um insuficiência cardíaca severa representar.
A indicação, a urgência de um transplante, é calculada individualmente para cada paciente com antecedência. Neste contexto, um Sistema de Classificação que se relaciona com o funcionamento do coração. Por exemplo, o Frequência cardíaca, a Volume do curso e a média Pressão arterial. Quem recebe um coração de um doador potencial depende de vários fatores. Ele leva em consideração a urgência com que o paciente precisa de um novo coração e há quanto tempo o paciente espera por um novo órgão. Além disso, deve-se levar em consideração o tempo decorrido entre a retirada e o transplante, ou seja, o tempo de entrega e operação (máximo 3 a 4 horas). O tamanho do coração depende do peso corporal ou estrutura do doador de órgãos, razão pela qual a diferença entre doador e receptor não mais que 20% talvez. O órgão também deve ser amplamente compatível no nível celular.
Durante a operação, o paciente deve ir a um Máquina de suporte de vida conectado antes que o coração possa ser removido. O corpo do paciente é resfriado a 26-28 ° C (Hipotermia) para minimizar a decadência celular. O novo órgão é conectado aos vasos sanguíneos do paciente e, em seguida, o coração é colocado em movimento novamente. Através de Tratamento de acompanhamento com imunossupressores fortes pode um Reação de rejeição possivelmente prevenido, o que é mais provável nas primeiras quatro semanas.
Pacientes com um novo coração têm maior probabilidade de morrer de um Infecção por bactérias ou fungos, após a operação. O sistema imunológico está muito fraco devido à supressão para combater os patógenos. Sobre a metade de todos os pacientes de transplante de coração nos primeiros 5 anos depois da cirurgia Doença vascular no coração, chamada vasculopatia de transplante.Com isso, pode ser clinicamente normal Ataque cardíaco venha.
Transplante de pulmão
Para um transplante de pulmão, apenas um ou mais lóbulos pulmonares, um pulmão inteiro ou ambos os pulmões podem ser usados. Dependendo da doença anterior, é feita uma escolha entre as várias opções. As doenças a seguir geralmente tornam necessário um transplante de pulmão no estágio final: resistente à terapia Sarcóide, DPOC (Doença pulmonar obstrutiva crônica), Hiperinsuflação pulmonar (Enfisema), Doença do parênquima pulmonar (Fibrose), Fibrose cística, inflamação crônica ou dilatação dos brônquios e grandes lesões pulmonares.
No cirurgia torna-se a caixa torácica aberto pela frente e no caso de transplante bilateral, um pulmão de cada vez é substituído. Isto é geralmente não usando uma máquina de coração-pulmão necessário, o que reduz o esforço cirúrgico. No entanto, se houver distúrbios circulatórios durante a operação ou se a saturação de oxigênio cair em uma faixa crítica, ainda pode ser necessário usá-lo.
De outros Complicações pode sangrar ou Reações de rejeição estar em retrospecto. Por exemplo, se o paciente tem um Insuficiência cardíaca, 1 Envenenamento sanguíneo (sepse), Insuficiência hepática ou renal, câncer ou um Transtorno de vício (Álcool, drogas, medicamentos) o transplante de órgãos não pode ser realizado. O transplante de pulmão só é feito em grandes clínicas (principalmente clínicas universitárias). Portanto, o planejamento da operação mais espontânea deve ser baseado nisso.
Transplante de córnea

O transplante de córnea é que transplante mais comumente realizado. Só na Alemanha, cerca de 5.000 dessas operações são realizadas todos os anos. Esse número seria ainda maior se mais pessoas se disponibilizassem como doadores após sua morte - a necessidade está muito acima da oferta.
O transplante pode ser realizado como um todo ou apenas para camadas individuais. Em primeiro lugar, o receptor em um cirurgia oftalmológica remove a córnea para poder inserir o material de doação. Isso é chamado se todas as camadas da córnea são transferidas ceratoplastia perfurante. Ao transferir camadas individuais, fala-se de ceratoplastia lamelar.
Como alternativa à doação, um Preparação da córnea são feitos de células-tronco do próprio corpo. A rejeição do transplante é impossível porque se trata de células do próprio corpo.
Um transplante de órgão da córnea pode ser necessário devido às seguintes doenças: malformação da córnea, ceratocone, cicatrizes na córnea, lesões no olho com envolvimento da córnea ou infecções que afetam os olhos e atacam a córnea.
Processo de doação de órgãos
Se um doador de órgãos morrer, seus dados pessoais serão enviados para o Fundação Alemã para Transplante de Órgãos (DSO), que por sua vez é chamada de autoridade máxima Eurotransplante contactado. A Eurotransplant é um centro médico que coordena a concessão de transplantes de órgãos em toda a Europa.
Uma vez encontrado um órgão adequado para um paciente na lista de transplantes, tudo deve acontecer rapidamente. Após a morte do doador, o tecido fica cada vez mais danificado com o tempo e, portanto, deve ser enxaguado com uma solução preservadora de tecido, armazenado em local fresco e usado rapidamente para um transplante bem-sucedido.
O diferente órgãos existem pode ser mantido por diferentes períodos de tempo fora da circulação física funcional. o coração tem a menor vida útil em apenas 4 horas. Nos órgãos maiores, o Rins pode ser transplantado com o maior intervalo possível - dentro de 36 horas. Córnea não está sujeito a um fluxo sanguíneo tão forte quanto os outros órgãos, portanto, é mais robusto e pode ser armazenado sob refrigeração por até 72 horas.
Todo o tipo de coisas Recipiente de órgão deve portanto contactável a qualquer momento para que possa ocorrer uma admissão imediata no hospital correspondente. Dentro 2 a 3 horas o receptor do órgão deve ser capaz de contatar o responsável Centro de Transplante para apresentar.
Em um Doação viva é a operação mais fácil de planejar e pode ser feito sem a pressão do tempo. Um grande número de discussões e exames deve encorajar ambos os lados a reconsiderar o procedimento e garantir a compatibilidade do tecido transferido. Do Doador deve ser final Explique a decisão a uma comissãoquem pode então decidir a favor ou contra a intervenção. Deve ser assegurado que o doador aja por sua própria vontade.
O receptor do órgão também deve estar preparado para a operação. Esta preparação inclui uma investigação inicial e extensa, bem como influenciar o Sistema imunológico do paciente. Por um lado, os exames servem para determinar fatores de risco, como inflamação e certas doenças pré-existentes de alto risco. além da Diagnósticos de laboratório de sangue e urina torna-se um EKG escrito, um Imagem de raio x feito pelos pulmões, a barriga por Ultrassônico examinado e um Colonoscopia realizado. Além disso, o tipo sanguíneo do paciente é determinado e o tecido é tipado para evitar o risco de um Reação de rejeição é minimizado. Outro aspecto da preparação do paciente para o transplante de órgão é o que se denomina Imunossupressão. O sistema imunológico é amplamente suprimido a fim de manter a reação do corpo ao órgão estranho o mais baixo possível.
A operação em si é realizada com esforço diferente dependendo do órgão. Órgãos que fazem parte do sistema circulatório - coração e pulmões - têm que passar por um Máquina de suporte de vida ser substituídos em sua função. Este é um procedimento muito grande, que resulta em uma longa permanência no hospital e em extensas medidas de reabilitação. A função do órgão transplantado deve ser constantemente verificada no período pós-operatório, por um lado para garantir a saúde do paciente e, por outro, para verificar se o órgão é aceito pelo organismo receptor.