Bactérias no sangue - quão perigoso é?
introdução
O aparecimento de bactérias no sangue (bacteremia) é um fenômeno comum e pode ocorrer como resultado de atividades inofensivas, como escovar os dentes. Sua única prova não é basicamente uma indicação de tratamento.
Uma reação física do sistema imunológico com detecção simultânea de bactérias ou suas toxinas no sangue deve ser tratada imediatamente. É uma doença potencialmente fatal. Se ocorrer choque séptico, qualquer atraso antes do início da antibioticoterapia significa uma piora das chances de sobrevivência em cerca de 8% por hora.
A sepse grave ocorre quando os patógenos ou suas toxinas se espalham pelo corpo e se espalham para os órgãos. Nesse caso, há uma falha aguda de pelo menos um órgão, às vezes vital. Além da insuficiência circulatória (geralmente "choque"), a insuficiência do sistema respiratório e a insuficiência renal estão em primeiro plano.
Fala-se de choque séptico quando não apenas um órgão, mas vários não podem mais cumprir sua função. A causa subjacente é um fluxo sanguíneo nos tecidos muito reduzido. Os rins, pulmões e fígado são particularmente afetados.

Que sintomas eu tenho se tiver bactérias no sangue?
As bactérias no sangue podem causar uma ampla gama de sintomas. Isso depende principalmente de quantas bactérias entram no sangue e de quanto tempo permanecem lá. Mesmo depois de escovar os dentes vigorosamente, uma pequena quantidade de bactérias pode entrar na corrente sanguínea. No entanto, isso geralmente não causa nenhum sintoma perceptível.
Além disso, as bactérias geralmente são eliminadas rapidamente pelo corpo. Se grandes quantidades de bactérias entrarem na corrente sanguínea, isso pode se tornar perceptível como fadiga ou sensação de doença. No entanto, o corpo pode reagir a um grande número de bactérias no sangue com sintomas graves, como febre ou problemas circulatórios graves. Isso geralmente é conhecido como sepse.
Deve-se notar que é difícil para as bactérias entrarem na corrente sanguínea em um corpo saudável. Portanto, uma infecção local, como gengivite, geralmente deve ter prioridade. Esta infecção original também causará sintomas.
Leia mais sobre isso: Sintomas de envenenamento do sangue
Bactérias no sangue com febre alta
A sepse com bactérias no sangue nem sempre pode ser claramente identificada em seus estágios iniciais. Os sintomas, como febre alta, são inicialmente inespecíficos. Isso significa que os sintomas da doença também podem estar associados a muitas outras doenças. A febre alta também ocorre, por exemplo, com uma infecção semelhante à gripe ou gripe.
Normalmente, ocorre uma rápida deterioração do estado geral. A temperatura corporal pode aumentar para bem acima de 38 ° C em um curto período de tempo. Normalmente, as pessoas afetadas sofrem de calafrios ao mesmo tempo.
Além do aumento da febre, outros sintomas inespecíficos podem incluir pulso e frequência respiratória elevados, consciência alterada, dor incerta em várias partes do corpo e sinais de inflamação no local da infecção original. Mas a sepse nem sempre está associada a febre alta. Em algumas pessoas, a temperatura corporal cai abaixo do normal.
Leia mais sobre o assunto abaixo Causas de febre
Bactérias no sangue e dores nas articulações
As bactérias no sangue podem estar associadas a dores nas articulações por vários motivos. Dessa forma, a bactéria pode primeiro infectar uma articulação e, em seguida, entrar na corrente sanguínea a partir dessa inflamação local. Uma articulação infectada é muito dolorida, pode ficar vermelha e inchada. Por outro lado, também é concebível que bactérias no sangue possam atacar uma articulação. Nesse caso, as bactérias se desenvolvem primeiro no sangue e, em seguida, as articulações são afetadas. Borrelia também pode afetar as articulações. Isso é conhecido como artrite de Lyme.
Borrelia geralmente penetra nas articulações afetadas através do sangue. As bactérias nem sempre precisam estar na articulação para causar danos. Na chamada artrite reativa, as articulações ficam inflamadas depois que uma doença bacteriana foi superada. Normalmente, isso acontece após infecções por gonococos, também chamadas de gonorréia, clamídia ou após uma infecção gastrointestinal. Nesse caso, não são os patógenos que atacam as articulações, mas o sistema imunológico. Não está claro por que isso acontece. Os patógenos podem, mas não precisam, ser detectados no sangue.
Leia mais sobre este tópico em: Dor nas articulações
As bactérias no sangue são contagiosas?
Para esclarecer essa questão de forma inequívoca, é importante primeiro perceber que uma infecção é entendida como a transmissão ativa ou passiva de um patógeno para outro organismo, como o corpo humano. Se o patógeno permanecer nele e puder então se multiplicar, ocorre o que é conhecido como infecção, que pode ser seguida pela manifestação do quadro clínico correspondente. A presença de risco de infecção no tratamento de pessoas doentes não é igualmente pronunciada para todas as doenças e em todos os estágios da doença, mas depende principalmente da excreção de patógenos ativos pelo paciente. Em princípio, todo doente que "viável“O patógeno é potencialmente contagioso, independentemente do seu quadro clínico.
A transmissão de patógenos infecciosos geralmente é possível através do contato com fluidos corporais e as excreções da pessoa doente, um exemplo disso é a propagação do vírus do resfriado através das secreções das membranas mucosas nasais e da garganta formadas em conexão com o resfriado, que são expelidas por espirros e tosse.
A transmissão e a infecção subsequente são possíveis através do contacto direto com o doente, mas também através do contacto indirecto com as secreções corporais da pessoa em causa, por exemplo, através das maçanetas das portas. Outros exemplos de doenças em que as excreções do paciente são particularmente infecciosas são a maioria das doenças estomacais e intestinais que são acompanhadas por vômitos ou diarréia.
Doenças como o HIV estão particularmente associadas à detecção do patógeno no sangue. Nesse caso, o contato com o sangue do paciente deve ser considerado contagioso e a transmissão através da pele não lesada é muito improvável. A situação é semelhante com a maioria dos patógenos que podem ser detectados no sangue. Consequentemente, uma pessoa cuja detecção de bactérias ativas no sangue é positiva é, em princípio, infecciosa e existe o risco de outras pessoas serem infectadas por elas. Deve-se notar, entretanto, que a transmissão desses patógenos normalmente só é possível por meio do contato com fluidos corporais, especialmente o sangue da pessoa em questão.
No entanto, os pacientes nos quais a bactéria entrou no sangue indiretamente por meio da colonização e infecção de um tecido com uma transição subsequente para o sangue geralmente têm um risco maior de infecção, uma vez que, nesses casos, a infecção com os patógenos também pode se originar do tecido colonizado primariamente, além do sangue. Voltemos ao exemplo da pneumonia já mencionado acima: neste caso, a infecção pelos patógenos desse paciente viria do sangue, bem como das secreções brônquicas e da garganta formadas como parte de sua doença pulmonar, que ele costuma expelir com tosse forte.
Duração
O tempo que as bactérias permanecem no sangue pode variar amplamente. Se uma pequena quantidade de bactérias for lavada para o sangue, geralmente são eliminadas imediatamente pelo corpo. Isso pode acontecer, por exemplo, durante uma visita ao dentista. As bactérias freqüentemente entram na corrente sanguínea de uma fonte local de infecção. Isso pode ser inflamação das gengivas ou amígdalas, por exemplo. Se este foco de inflamação persistir por um longo período de tempo, as bactérias podem entrar repetidamente no sangue. Nesse caso, as bactérias podem permanecer detectáveis no sangue até que o foco original da infecção tenha sido tratado com sucesso.
causa raiz
A presença de bactérias no sangue não está necessariamente associada a sintomas, muito menos a um quadro clínico sério. Se houver bactérias presentes no sangue, isso pode variar de uma imagem sem sintomas a uma condição de envenenamento do sangue com risco de vida (sepse) com falência de múltiplos órgãos.
Em princípio, as bactérias podem entrar na corrente sanguínea de várias maneiras. Acima de tudo, é importante observar se a bactéria atinge diretamente o sangue da pessoa afetada ou se instala primeiro em um tecido. Em geral, as bactérias podem entrar no sangue de uma pessoa através de uma abertura direta de um vaso sanguíneo, por exemplo, no caso de uma lesão aberta ou como parte de uma punção vascular deliberada durante um procedimento médico. Um exemplo típico da penetração direta de patógenos bacterianos na corrente sanguínea é a ingestão de Clostridium tetani como resultado de um acidente. Essa infecção ocorre quando a ferida aberta entra em contato com solo contaminado.
As bactérias também podem colonizar tecidos, mas também são ingeridas principalmente por outras vias (alimentação, respiração) e desencadear uma doença como a pneumonia, durante a qual o patógeno também pode passar para a corrente sanguínea. Essa complicação geralmente ocorre quando o paciente está muito enfraquecido pela doença anterior e seu sistema imunológico com os patógenos causadores "Sobrecarregado“É assim que esse processo é temido.
A transferência de bactérias para a flora oral após ou durante a escovação dos dentes geralmente é inofensiva, mas também pode causar inflamação nas válvulas cardíacas. Este exemplo geralmente inofensivo ilustra como a detecção diferenciada de bactérias no sangue do paciente deve ser interpretada.
Bactéria E. coli
A E. Coli é uma bactéria que faz parte da flora intestinal natural, mesmo em pessoas saudáveis. Em alguns estudos, a E. Coli foi a bactéria mais comum encontrada no sangue. E. Coli é uma causa comum de infecções do trato urinário e diarreia. Existem várias cepas diferentes de E. coli. Embora muitos sejam relativamente inofensivos para os humanos e não saiam do intestino, outros podem causar doenças graves. Se a E. Coli entrar no sangue, pode causar sepse com risco de vida. Mas a bactéria nem sempre precisa atingir a corrente sanguínea. Freqüentemente, apenas as toxinas produzidas pela E. Coli chegam ao sangue, não a própria bactéria.
Leia mais sobre este tópico em: Escherichia coli
Bactérias no sangue após uma operação
Após uma operação, o risco de infecções por bactérias no sangue aumenta. Todo procedimento cirúrgico acarreta o risco de introdução de material estranho e danos a certas estruturas corporais infeção nosocomial (Infecção hospitalar).
É, portanto, uma chamada complicação pós-operatória. Por exemplo, bactérias que realmente ocorrem no intestino, como a E. coli, podem passar para o sangue após uma operação no abdômen. Fala-se então de uma infecção endógena, na qual as bactérias do nosso corpo atingem outro local.
Cada ferida pós-operatória tem um potencial aumentado de infecção, de onde os patógenos podem se espalhar para o sangue. Essa infecção também pode ser desencadeada por germes endógenos, mas também exógenos (de fora). Os patógenos mais comuns incluem enterococos, Staphylococcus aureus (especialmente MRSA) e enterobactérias.
Em particular, os implantes inseridos, por exemplo, próteses da articulação do joelho, bem como as intervenções na cavidade abdominal ou no coração estão associados a um risco aumentado de sépsis. A sepse cirúrgica geralmente ocorre em 24 horas. Na melhor das hipóteses, os sintomas que ocorrem são reconhecidos pouco tempo depois e tratados com um antibiótico que cobre o espectro mais amplo possível. Cada hora a mais que passa piora as chances de sobrevivência.
Assim que o foco da infecção for identificado, uma intervenção cirúrgica adicional pode ser necessária para remover o foco.
Bactérias no sangue após quimioterapia
A probabilidade de aparecimento de bactérias no sangue aumenta após a quimioterapia. A maioria dos medicamentos de quimioterapia (Citostáticos), que supostamente lutam contra o crescimento celular de células malignas, não é apenas dirigido contra as células tumorais, mas infelizmente também contra as células do próprio corpo. Outras células do sistema imunológico que se dividem rapidamente e a formação do sangue na medula óssea também são afetadas.
O hemograma deve ser verificado regularmente durante o tratamento de quimioterapia. Um foco especial são os leucócitos, os glóbulos brancos responsáveis pelo bom funcionamento do nosso sistema imunológico. À medida que o número de glóbulos brancos diminui, o risco de infecção aumenta. Isso geralmente se anuncia primeiro com febre. Uma infecção bacteriana pode se transformar em sepse mais rapidamente devido ao sistema imunológico enfraquecido. Se houver probabilidade de os glóbulos brancos serem afetados, antibióticos podem ser usados como precaução contra os patógenos mais comuns.
Pacientes com leucemia aguda ou recebendo quimioterapia em altas doses geralmente são hospitalizados durante o tratamento. Existe um risco particularmente alto de infecção aqui. Dessa forma, o início da sepse é reconhecido o mais cedo possível.
Leia também nosso tópico sobre este Efeitos colaterais da quimioterapia
Doenças ocorrendo em conexão
Existem muitos quadros clínicos diferentes que estão intimamente ligados à detecção de bactérias no sangue.
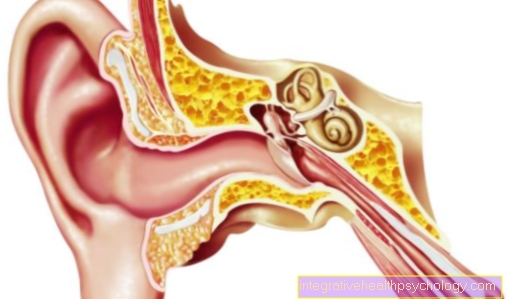
- O primeiro exemplo é a endocardite bacteriana (Inflamação da válvula cardíaca), que ocorre com mais frequência em pacientes com válvulas cardíacas previamente doentes, geralmente também operadas. A inflamação do coração afetado é precedida por uma deposição de patógenos bacterianos no sangue nas válvulas cardíacas, que é mais provável de ocorrer em válvulas alteradas / cicatrizadas. Essas bactérias encontram boas condições de crescimento nas válvulas cardíacas, pois são constantemente lavadas por sangue rico em nutrientes. A endocardite ocorre frequentemente como resultado de um procedimento odontológico invasivo, uma vez que grandes quantidades de bactérias da cavidade oral podem entrar na corrente sanguínea através da lesão e abertura das gengivas que são bem supridas de sangue. Portanto, a antibioticoterapia preventiva é de grande importância quando existem fatores de risco, como válvula cardíaca artificial, e deve ser realizada após procedimentos odontológicos. Os sintomas típicos são sinais gerais de infecção, como febre, mas também o aparecimento de novos sons cardíacos até então desconhecidos, bem como sinais de insuficiência cardíaca crescente, fazem parte do quadro clínico. Normalmente, se ocorrer uma inflamação bacteriana da válvula cardíaca, o tratamento é administrado com a ajuda de um antibiótico.
Aprender mais sobre: Profilaxia de endocardite
- Já foi mencionada a presença da doença tetânica, também conhecida como tétano, que está relacionada à detecção da bactéria em feridas abertas e à liberação de seu veneno que danifica os nervos. Isso inicialmente leva a sintomas inespecíficos, como dores de cabeça, tontura ou suor. Somente no curso posterior aparecem os sintomas típicos de paralisia espástica, em que os músculos se contraem de maneira descontrolada e o paciente não tem mais a oportunidade de relaxar os músculos. O perigo agudo para a vida surge, por exemplo, se os músculos respiratórios também forem afetados. O quadro clínico é desencadeado pelo veneno do sangue, de forma que, além de substâncias relaxantes, um antídoto também é usado terapeuticamente. Em contraste com Clostridium tetani, que chega diretamente à corrente sanguínea através de feridas abertas, a bactéria Tropheryma whipleii inicialmente libera um "local“Doença do estômago e do intestino delgado superior, pois é principalmente absorvido pela boca. Os patógenos são causados por células do próprio sistema de defesa do corpo, o Macrófagos, ingeridos, permanecem na membrana mucosa e causam problemas com a absorção dos nutrientes dos alimentos. Como resultado, ocorrem mudanças estruturais na mucosa intestinal e, secundariamente, a bactéria penetra na corrente sanguínea. A bactéria pode se espalhar por todo o corpo através da corrente sanguínea e afetar muitos outros órgãos. Isso pode desencadear outros sintomas específicos de órgãos, como problemas nas articulações ou aumento da falta de ar durante o exercício. O quadro clínico da doença de Whipple é tratado com antibióticos, sendo a terapia sintomática também realizada com a administração, por exemplo, de vitaminas que não podiam mais ser absorvidas temporariamente pela mucosa intestinal alterada.
- O último, mas particularmente temido exemplo de uma doença associada à detecção de bactérias no sangue é a chamada sepse, Coloquialmente também envenenamento do sangue chamado, que no decorrer de uma reação exagerada do próprio sistema de defesa do corpo é acompanhado pela falência de vários órgãos e pode, portanto, ser fatal. Geralmente começa com um "inofensivo“, Doença localizada que não cura devido a um sistema imunológico fraco, mas fica fora de controle, para que os patógenos possam entrar na corrente sanguínea. A forte reação do sistema imunológico, em última análise, desencadeia as complicações fatais que não deveriam ocorrer. O principal problema com o envenenamento do sangue é que é principalmente devido aos seus sintomas iniciais muito inespecíficos (febre, Sentindo doente) é reconhecido muito tarde. Nesse ínterim, a reação do sistema imunológico está bem avançada, de modo que o paciente já apresenta sinais de choque, como queda da pressão arterial e aumento do pulso. A pessoa afetada deve receber cuidados médicos intensivos o mais rápido possível para estabilizar a circulação do paciente, combater a bactéria com antibióticos e reduzir o risco de falência de órgãos importantes como pulmões, rins ou fígado.
Doença periodontal
A periodontite é uma inflamação da estrutura de suporte do dente. Isso geralmente é desencadeado por bactérias. Essas bactérias também podem entrar na corrente sanguínea. Como a periodontite pode persistir por muito tempo, as bactérias podem entrar repetidamente no sangue. Como resultado, o corpo está exposto a uma espécie de estresse constante, que pode ter muitas consequências prejudiciais. A reação inflamatória aumenta o risco de câncer ou ataque cardíaco, entre outras coisas. Portanto, a periodontite deve ser tratada, se possível.
Leia mais sobre este tópico em: Doença periodontal
Quais antibióticos ajudam?
Os antibióticos são normalmente usados contra bactérias. Portanto, eles são adequados para terapia contra bactérias no sangue. No entanto, nem todo antibiótico é eficaz contra todas as bactérias. O uso generalizado de antibióticos também levou a uma disseminação crescente de cepas bacterianas resistentes a antibióticos. Portanto, não está claro qual antibiótico deve ser usado contra bactérias no sangue. Para resolver este problema, primeiro é retirado sangue do qual a bactéria pode ser isolada e cultivada. Então você pode testar a resistência das bactérias em um laboratório. Dessa forma, o médico pode decidir com segurança qual antibiótico é eficaz em um caso específico. Se não houver tempo suficiente para tal procedimento, também pode ser realizada antibioticoterapia calculada ou empírica. Aqui você escolhe um antibiótico que seja eficaz contra a maioria dos patógenos típicos de uma doença. Também é importante saber por qual porta de entrada as bactérias tinham maior probabilidade de entrar no sangue.
Mais informações sobre este assunto: Terapia de envenenamento do sangue
diagnóstico
A presença de patógenos bacterianos no sangue de um paciente só é possível por meio de um exame laboratorial especial, o chamado Cultura de sangue, possível após a remoção de um vaso venoso. A hemocultura é usada para cultivar bactérias que podem estar no sangue. Idealmente, o sangue é coletado no início de um aumento da febre, pois isso geralmente é acompanhado por um aumento na concentração bacteriana no sangue, de modo que a probabilidade de uma detecção positiva e específica seja maior. Além disso, a coleta deve ocorrer várias vezes com intervalo mínimo de 30 minutos. Aqui, são usados frascos especiais e estéreis que contêm meios nutritivos adequados, por um lado, e os aeróbicos (com oxigênio) ou anaeróbico (com a exclusão de oxigênio) Conter as misturas de gases exigidas pelas bactérias. Como geralmente não há conhecimento do patógeno, pelo menos um frasco de cultura aeróbia e um anaeróbio são sempre preenchidos com o sangue do paciente. Depois de coletadas e transportadas para um laboratório microbiológico, as amostras são colocadas em uma incubadora em temperatura corporal (aprox. 37 ° C) armazenado para permitir que possíveis bactérias cresçam no frasco de cultura.
A ocorrência de crescimento bacteriano é detectada com o auxílio de dispositivos especiais que geram um alarme mesmo que a mistura gasosa contida nos frascos se altere minimamente em função do crescimento bacteriano. Se o patógeno foi cultivado com sucesso, ele pode ser identificado e testado para possível resistência a antibióticos.
Leia mais sobre este tópico em: Resistência a antibióticos
No exame de sangue por hemocultura, podem ocorrer diagnósticos incorretos se, por exemplo, houver contaminação por germes cutâneos no momento da coleta de sangue. Também é possível que as bactérias não sejam detectadas porque são particularmente sensíveis e, portanto, não podem sobreviver ao transporte para o laboratório no frasco de cultura. Além disso, o resultado pode ser negativo se já houver pré-tratamento com antibióticos ou se os patógenos causadores da doença não forem bacterianos.
Bactérias no sangue em crianças
As bactérias no sangue das crianças ocorrem com mais frequência na infância até os três anos de idade e, semelhantes aos adultos, podem se manifestar em um amplo espectro de uma condição sem sintomas a quadros clínicos graves no contexto de pneumonia ou meningite até o início de envenenamento do sangue.
Dependendo da idade, da função do sistema imunológico e do estado de vacinação da criança, quadros clínicos ameaçadores são desencadeados por diferentes tipos de bactérias em crianças; É particularmente notável que a diminuição da chamada proteção de rede (Presença de anticorpos contra muitos patógenos que foram transmitidos da mãe para o feto durante a gravidez) após o terceiro mês de vida, o espectro de patógenos, como Echerichia coli (Germe intestinal) ou Salmonella para bactérias que, por exemplo, têm um pulmão (Streptococcus pneumoniae) ou meningite (Neisseria meninigtidis) pode desencadear movimentos.
Se houver suspeita de infecção pela bactéria Streptococcus pyogenes, um teste rápido pode ser facilmente realizado em casa. Leia mais sobre isso em nosso artigo: Teste rápido de estreptococos
A resposta do sistema imunológico à bactéria que entrou no sangue difere em apenas alguns pontos em crianças da de um adulto: em bebês, em vez de desenvolver febre, pode ocorrer hipotermia com temperaturas corporais abaixo de 36 ° C. Se ocorrer meningite Neisseria meningitidisque ocorre com muito mais frequência em crianças do que em adultos, inclui não apenas febre, mas também o desenvolvimento de petéquias (pequeno sangramento do tamanho de uma cabeça de alfinete na pele) pela transferência de bactérias no sangue para o quadro clínico.
Leia também nosso tópico:
- Febre na criança
- Envenenamento do sangue na criança
Bactérias no sangue do bebê
A infecção por bactérias no sangue de um bebê também é chamada de sepse neonatal. As crianças que nascem prematuramente, bem como aquelas com baixo peso ao nascer, têm um risco aumentado de sepse neonatal. O sistema imunológico imaturo da criança é particularmente suscetível a infecções externas.
UMA "Sépsis precoce"é desencadeado antes ou durante o parto. Normalmente é a bactéria intestinal E.coli ou estreptococos B. A"Sepse tardia"por outro lado, ocorre alguns dias a uma semana após o nascimento. Na maioria dos casos, também são bactérias do canal de parto da mãe.
Durante a gravidez e no período após o nascimento, o recém-nascido recebe da mãe uma chamada imunidade de empréstimo ("proteção do ninho"). Os anticorpos da mãe são transmitidos ao bebê pela placenta durante a gravidez e pelo leite materno durante a amamentação.
Se as bactérias ou outros patógenos não forem combatidos adequadamente, eles podem se espalhar no sangue. O sistema imunológico reage com uma forte reação inflamatória. Sem o tratamento oportuno com antibióticos, a perda da função de órgãos vitais pode levar à morte em poucas horas. Assim que há suspeita de bactérias no sangue do bebê, é iniciada uma antibioticoterapia "empírica". Isso significa que ainda não foi possível identificar com precisão a bactéria subjacente e que a terapia é, portanto, dirigida contra as bactérias estatisticamente mais comuns em recém-nascidos.